20 anni. Diabetica da quando ne avevo 10. Frequentavo la quinta elementare e, dopo diversi giorni di malessere, finii in ospedale. Quando io ho avuto l’esordio della malattia, seppur io avessi tutti i sintomi riconducibili al diabete di tipo 1, purtroppo la mia famiglia non aveva idea di quali questi fossero fino a quel giorno.
Diabete di tipo 1 – cos’è
Il diabete è di tipo 1 e 2. All’interno di questa pagina sarà approfondito il tipo 1, quello che io stessa vivo ogni attimo, che si manifesta sin dalla nascita, durante l’infanzia o l’adolescenza; è raro, invece, che si presenti in persone già adulte. Si tratta di una malattia autoimmune provocata cioè, dal sistema immunitario che attacca e distrugge erroneamente il pancreas, organo che produce l’insulina.
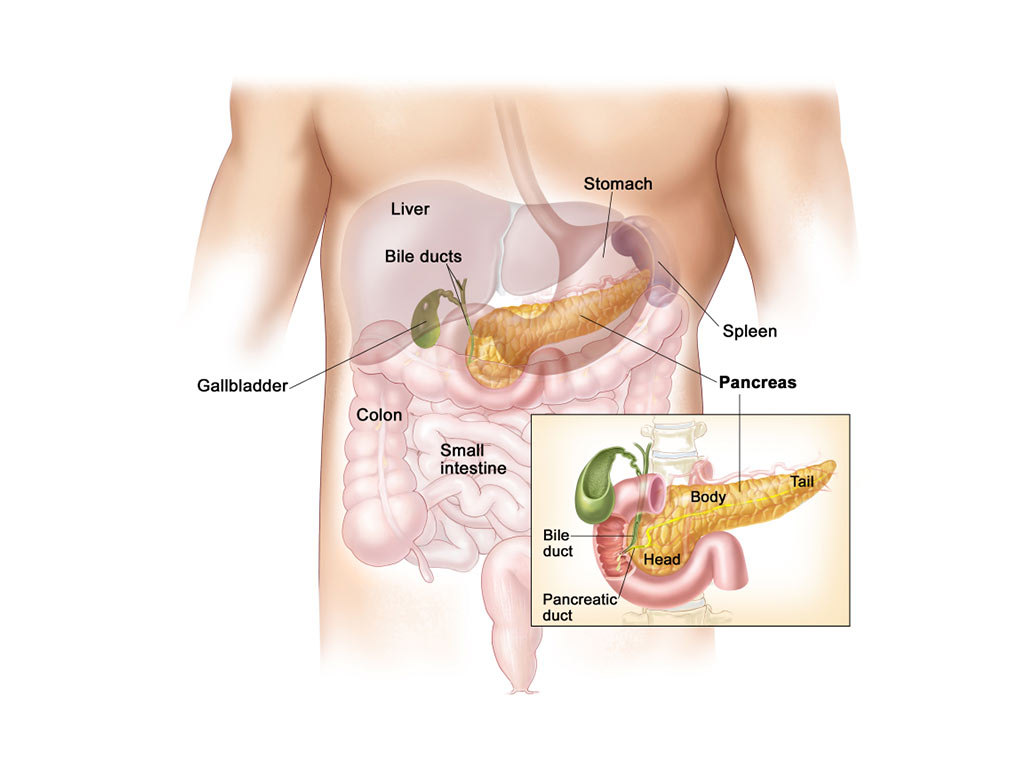
Il corpo umano è formato da organi, ovviamente, ognuno dei quali ha una funzione diversa. Il pancreas in particolare è l’organo che si trova dietro lo stomaco, al di sopra dell’intestino. Quest’organo è responsabile della produzione di insulina.
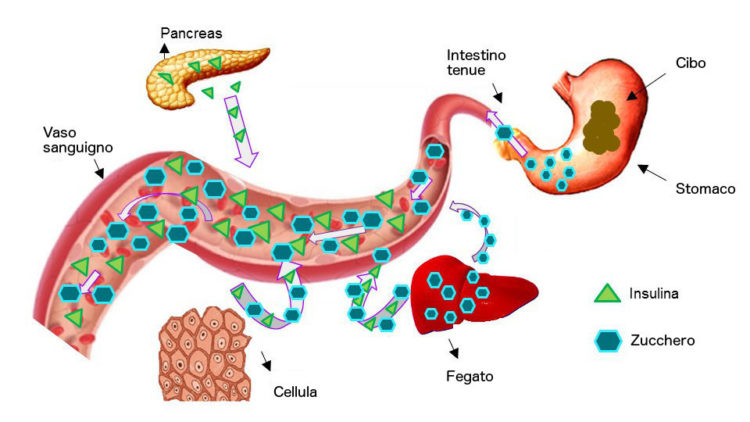
L’insulina è un ormone, prodotto dal pancreas che permette di tenere a bada i livelli di glucosio (zucchero) nel sangue. Viene rilasciato un minimo durante tutta la giornata, ma di più quando mangiamo proprio perché è in quel momento che nel nostro sangue circola più zucchero.
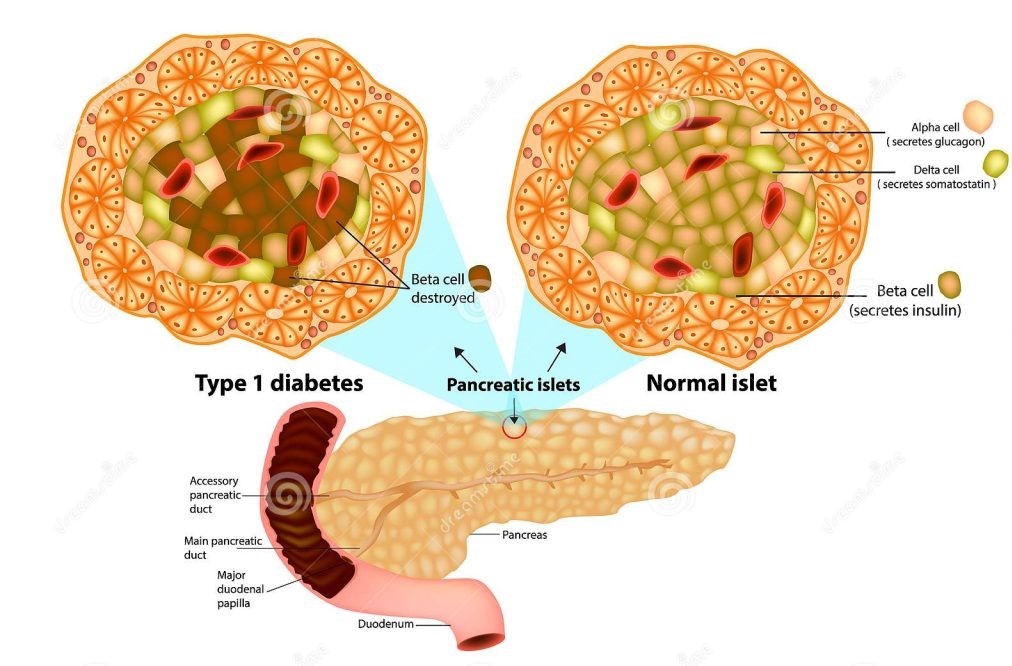
Nel momento in cui ingeriamo cibo il nostro stomaco trasforma il cibo in glucosio che viene rilasciato nel sangue; a questo punto il pancreas rilascia l’insulina che attraverso le cellule beta ha il compito di smaltire gli zuccheri in eccesso. Come è possibile vedere nella foto a fianco queste cellule sono distrutte quando si ha il diabete di tipo 1. Il pancreas non è in grado di produrre insulina e quindi di tenere bassi i livelli di zuccheri nel sangue. A lungo andare questa condizione porta alla chetoacidosi con conseguente coma diabetico.
Non avendo quindi la possibilità di produzione di insulina dall’interno la si inietta dall’esterno attraverso, inizialmente, iniezioni in base al livello di glucosio nel sangue, misurato dal glucometro tramite una goccia di sangue prelevata dai polpastrelli.
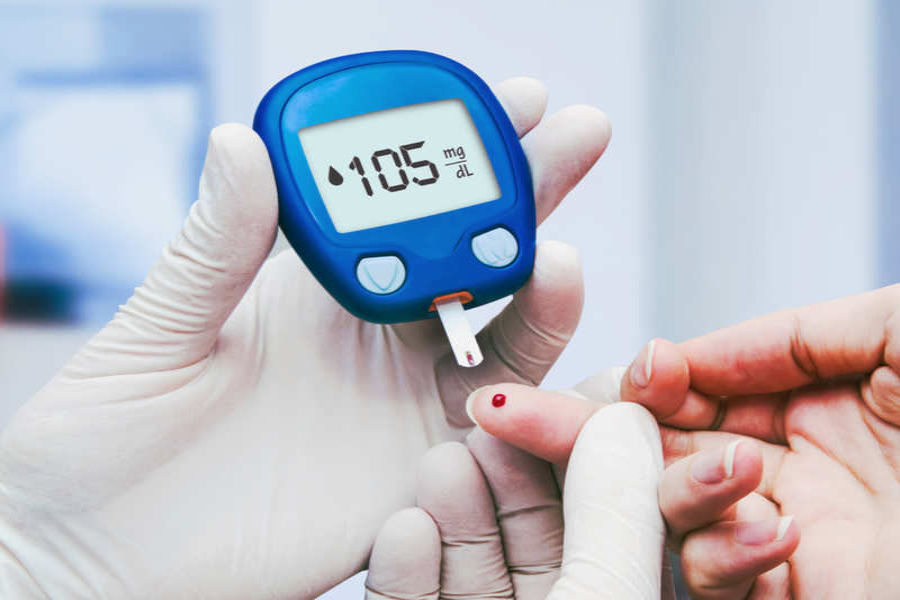
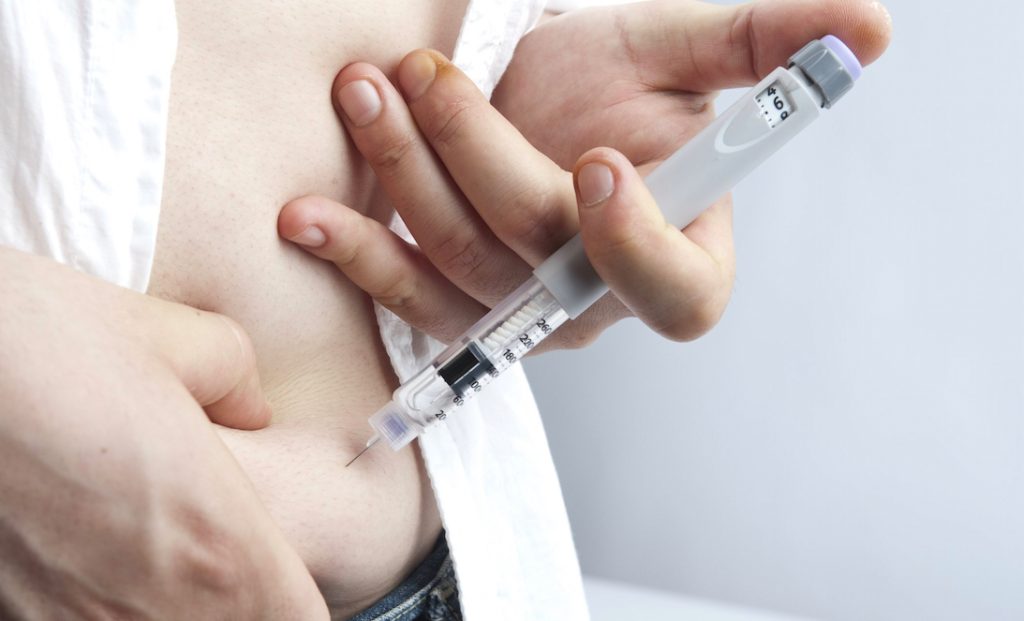
Metodi innovativi
Metodi di controllo della glicemia (livello di zucchero nel sangue) come quelli illustrati sopra vengono utilizzati durante i primi anni dall’esordio del diabete. Quando, invece il corpo inizia a stabilizzarsi e così anche la glicemia iniziano piano piano ad essere introdotti metodi un po’ più automatici quali il microinfusore e il sensore.

Il microinfusore contiene al suo interno un serbatoio che ogni 3 giorni va sostituito con uno nuovo da riempire di insulina. Questo dispositivo permette di impostare vari livelli di insulina da rilasciare durante l’arco della giornata, regolati in base alle glicemie (basale); e di iniettare poi insulina aggiuntiva quando si mangia, calcolando le unità d’insulina da rilasciare in base a ciò che mangiamo (bolo).
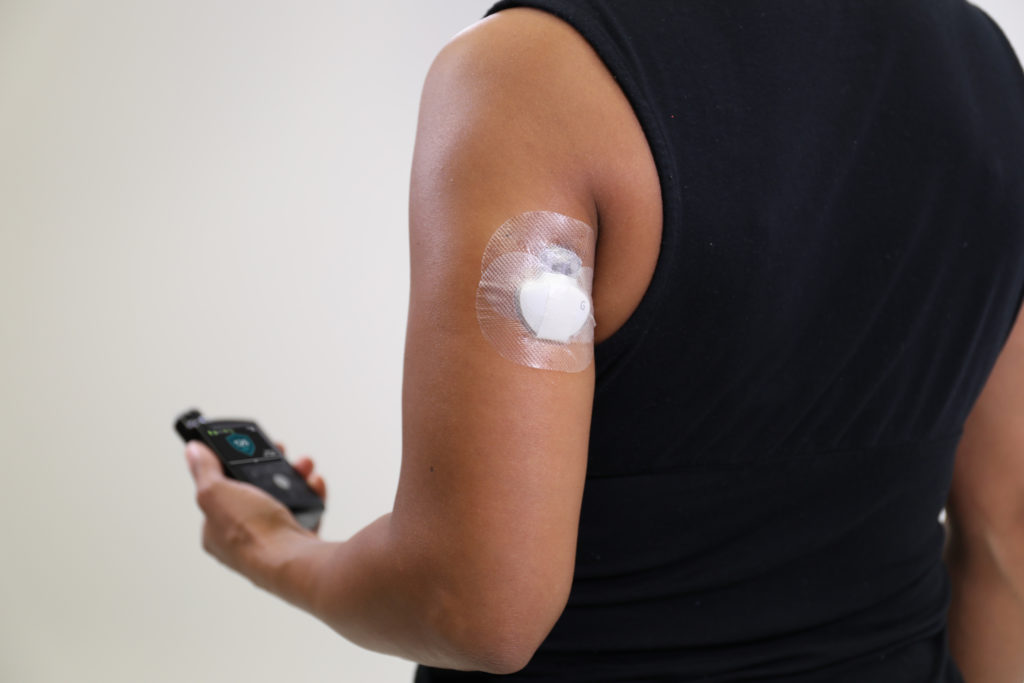
A fianco la foto del sensore Medtronic (GL3). Tramite connessione wireless il sensore, grazie ad un piccolo filo che rimane all’interno della pelle e che preleva il sangue, invia le misurazioni della glicemia al microinfusore. In automatico questo inietta insulina regolandosi in base al livello ricevuto e ai livelli impostati dai medici ad inizio utilizzo.
Ancor più innovativo è un metodo che è ancora in fase sperimentale. Si tratta di cellule staminali, che fungono da cellule beta.